연구방법
연구대상
Figure 1.
절차
Figure 2.
연구결과
Table 2.
| Tools | Value |
|---|---|
| SMAP score | 19.89±18.51 (0-83) |
| K-DHI total score | 17.08± 18.90 (0-90) |
Figure 3.
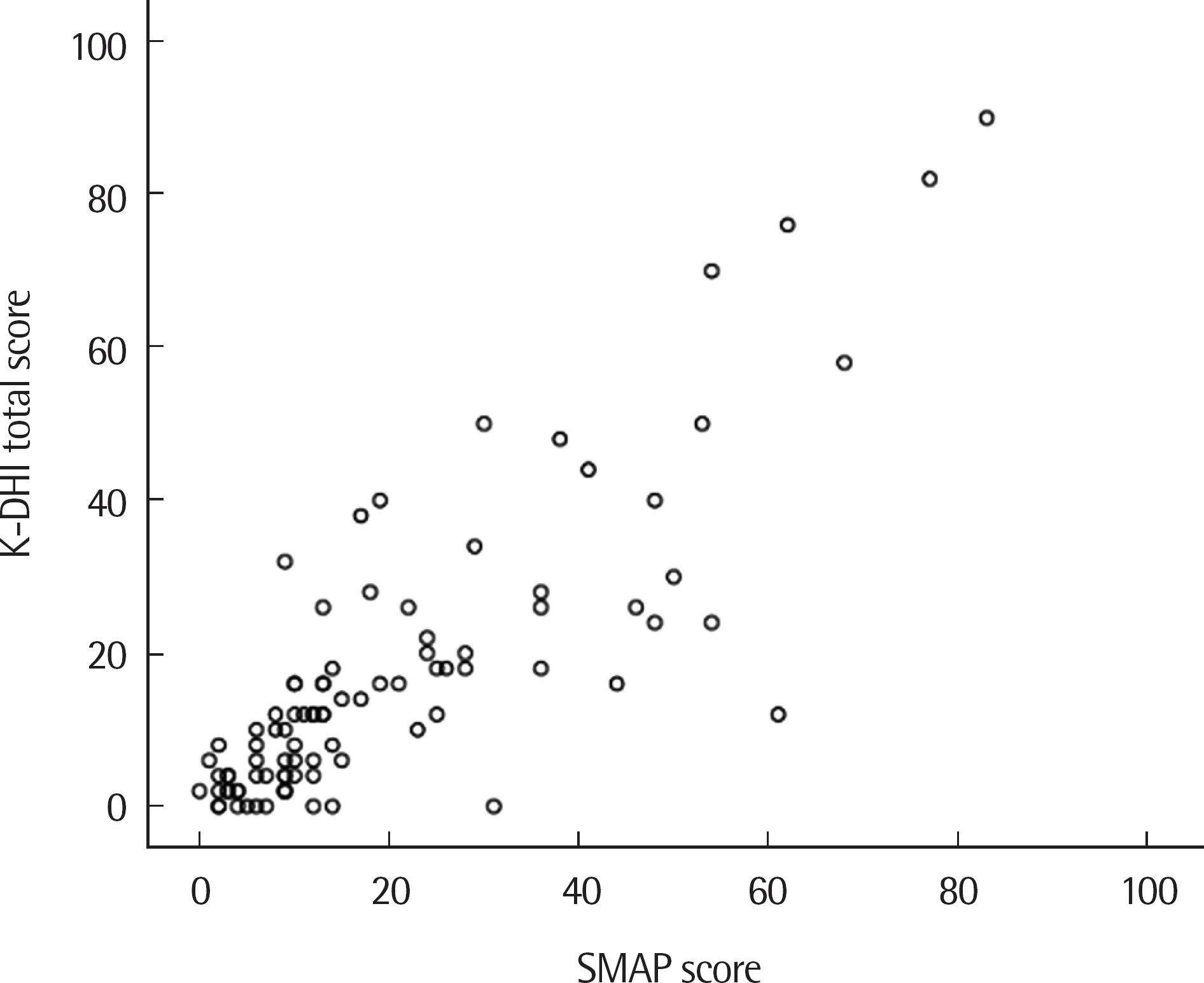
Table 3.
| K-DHI total score | |
|---|---|
| SMAP score | .825*** |
초록배경 및 목적본 연구에서는 노년층을 대상으로 개발된 삼킴 평가 프로토콜(Swallowing Monitoring & Assessment Protocol, SMAP) 중 ‘삼킴기능’ 및 ‘삼킴관련 삶의질’과 관련된 하위영역과 삼킴장애지수(Korean-Dysphagia Handicap Index, K-DHI) 간에 공인타당도(concurrent validity) 검증을 실시하여 SMAP의 타당성을 확보하고자 하였다.
방법전국 16곳의 노인복지관이나 경로당에서 조사된 노인 총 579명 중 삼킴 문제를 호소하지 않거나(447명), 신경계 질환 병력이 있는(41명) 대상자를 제외한 총 91명(남 20명, 여 71명; 평균연령 78±6.47세)을 대상으로 하였다. 지필검사 또는 전자패드 애플리케이션을 활용하여 SMAP과 K-DHI에 대한 응답을 자가보고하였다. 개별 반응들은 점수화하여 피어슨 상관분석을 실시하였고, 두 평가도구 문항들 중 유사한 내용을 측정하는 13개 문항들의 응답빈도를 순위화하여 스피어만 등위분석을 실시하였다.
AbstractObjectivesSince swallowing function deteriorates with aging, it is crucial to examine the elderly's perception of their swallowing function and quality of life-swallowing. The purpose of this study was to establish the concurrent validity of the Swallowing Monitoring & Assessment Protocol (SMAP) and the Korean-Dysphagia Handicap Index (K-DHI).
MethodsThe results of the one-on-one survey via paper-pencil or mobile format presented to 91 older adults (men 20, women 71; mean age, 78±6.47 years) among 579 participants recruited from the 16 senior welfare or senior community centers were analyzed. Individual responses were converted into scores and Pearson correlation and Spearman rank order statistical analyses were done via the IBM SPSS Statistics version 25.
ResultsThere was a strong correlation (r=.825, p <.01) between the overall scores of the SMAP and the K-DHI. Analysis of rank ordered data of response frequency of the 13 items with similar contents in two evaluation tools also revealed a moderate correlation (r=.655, p <.05). Items related with ‘dry mouth’ ranked as the first complaint in both evaluation tools. Also, ‘choking'and ‘coughing’ on liquids or water was ranked third (SMAP) and second (K-DHI) complaints, re-spectively, in both evaluation tools.
인체의 해부학적인 복잡성 때문에 기도와 삼킴구조물, 발화 산출을 위한 기관들은 매우 근접해 있으면서 동시에 다양한 기능을 공유하고 있다(Bhattacharyya, 2014). 삼킴은 인간의 생존에 필수적인 기계적, 신경학적 과정으로서 삼킴에 관련된 구조들이 적시에, 적정한 거리와 속도로 움직여야만 정상적인 삼킴이 가능해진다. 삼킴과정은 여러 단계로 구성되어 있기 때문에 이러한 여러 단계 중 하나 또는 그 이상에 장애가 생기면서 시간적-공간적 문제를 보이는 것을 삼킴장애 또는 연하장애로 지칭한다. 삼킴장애는 특히 뇌졸중이나 파킨슨병과 같이 신경학적 질환을 가진 사람에게서 특히 빈번하거나 심각하게 나타날 수 있고, 흡인(aspiration)이 발생하는 경우에는 흡인성 폐렴이 유발될 수 있어 심한 경우 죽음까지 초래할 수 있다(McFarlane, Miles, Atwal, & Parmar, 2014).
나이가 들어가면서 삼킴장애의 위험에 노출되는 빈도는 높아진다. 국외의 한 연구에 따르면 삼킴장애의 유병률은 노인 25명당 1명으로 보고되었으며(Bhattacharyya, 2014), 노화가 진행되면서 나타나는 구강 및 인후두 기관의 삼킴관련 근육의 약화와 치아 상태의 약화가 삼킴 문제 발생률을 높인다(Lieu, Chong, & Seshadari, 2001). 이와 같이 노화로 인한 삼킴 문제를 특히 노인성 삼킴(presbyphagia)이라 칭한다. 노인성 삼킴으로 인해 기능적인 삼킴에 문제가 생기는 경우에 식사에 대한 불안, 영양 결핍, 체중 감소, 우울, 불안과 사회적 고립을 초래하면서 삶의질(quality of life, QOL)이 저하되기도 한다. 따라서 노년층에서 관찰되는 삼킴 문제를 보다 면밀히 평가하여 더 큰 문제로 확산되지 않도록 적절히 대처하고 중재하는 것이 중요하다(Horiguchi & Suzuki, 2011).
삼킴장애는 여러 가지 요인들에 의해 다양한 양상으로 나타날 수 있으므로, 대상자가 갖고 있는 삼킴의 기능과 문제의 정도 및 양상 등을 다각적으로 파악하는 것이 중요하다. 삼킴장애 평가방법에는 크게 객관적 평가방법과 주관적 평가방법이 있다. 객관적 평가에는 비디오투시조영 삼킴검사(videofluoroscopic swallowing study, VFSS)나 광섬유내시경 삼킴검사(fiberoptic endoscopic evaluation of swallowing, FEES)와 같은 도구적 평가가 포함되는데, 삼킴 기제를 정확하게 관찰하여 장애 진단의 절차로 사용하게 된다. 주관적 평가에는 삼킴장애지수(Dysphagia Handicap Index, DHI)나 삼킴곤란척도(Korean version-Swallowing Disturbance Questionnaire, K-SDQ; Jung & Kim, 2018)와 같이 대상자가 경험하는 정서적, 기능적, 신체적 어려움을 측정하거나 삼킴의 각 단계별 곤란한 정도를 스스로 보고하게 하기도 한다. 이는 전문적인 진단이 필요한지의 유무를 결정하기 위한 선별적 절차로서 사용될 수도 있다. 한편, 주관적 설문을 포함한 평가도구들은 도구적 평가에 비하여 ‘객관성’이 결여되는 것으로 생각되기 때문에 임상평가의 객관성과 정보제공자 기반 평가의 주관성을 함께 아우르는 도구의 개발도 필요한 실정이다.
노인들의 경우에 삼킴 문제가 있더라도, 이러한 삼킴 증상을 정상 노화의 과정으로 간주하여 평가 혹은 치료를 받지 않으려는 경우가 빈번하기 때문에(Chen, Golub, Hapner, & Johns, 2009), 지역사회 일반노인들을 대상으로 할 때에는 신뢰로우면서도 쉽고 간편하게 실시할 수 있는 삼킴 선별검사가 필요하다. 특히, 일반노인의 경우에 삼킴의 기능적 변화를 감지하고, 더불어 삼킴장애 고위험군을 선별하기 위해서는 대상자에게서 향후 관찰될 수 있는 문제를 예측할 수 있도록 ‘임상전 단계(pre-clinical stage)’에서의 삼킴기능을 평가할 수 있는 문항들이 포함되어야 한다. 뇌졸중 또는 파킨슨병 환자들의 경우와 같이 특정 환자군에 초점을 맞춰 개발된 문항들은 ‘임상 단계(clinical stage)’에 초점이 맞추어져 있으므로 아직까지 삼킴 문제가 두드러지게 나타나지 않은 일반노인의 노화에 따른 삼킴기능의 변화를 발견하고 확인하기에는 다소 어려움이 따른다. 이때, 평가도구에 포함된 문항들의 특성이나 평가방법에 따라 삼킴장애의 양상과 유병률이 크게 달라질 수 있으므로 신뢰도와 타당도가 입증된 평가도구를 사용하는 것 또한 매우 중요하다(Jung & Kim, 2018). 주관적 보고에 주로 기반한 선별평가의 경우, 이를 보완하기 위하여 평가문항의 적절성, 즉 타당성을 점검하는 것이 필요하다. 타당성의 유형으로는 내용타당도(content validity), 구성타당도(construct validity), 공인타당도(concurrent validity) 등을 들 수 있다. 이들 중 공인타당도는 개발 중인 평가도구를 기존에 타당성이 검증된 평가도구와 동일한 시기에 피검자에게 실시하여 두 검사 결과 간의 상관관계를 규명함으로써 도출해내는 타당도이다(Sung, 2002). 예컨대, 앞서 언급된 DHI는 이미 타당성이 검증된 평가도구이므로 이 검사와의 상관관계를 확인할 수 있다.
지금까지 대부분의 삼킴 평가 프로토콜은 환자들을 대상으로 한 것으로, 뇌졸중이나 두경부암 등의 질환에 기인하여 각각의 특성을 평가하는 데 적합하지만 일반노인들에게 적용하기에는 다소 무리가 있었다. ‘삼킴 평가 프로토콜(Swallowing Monitoring & Assessment Protocol, SMAP)’은 노화 과정에서 나타나는 삼킴 현상을 확인하고 이들의 삼킴장애 평가기준을 확립하고자 개발된 포괄적인 형태의 검사도구이며, 내용타당도 지수(CVI) .75 이상의 문항들로 구성된, 노년층의 삼킴 능력을 평가하는 데 유용한 검사도구이다(Kim, Kim, & Lee, 2018). SMAP은 ‘삼킴기능 자가보고’, ‘삼킴 관련 삶의질 자가보고’, ‘삼킴 임상평가’의 범주로 나뉘고, 각각 18개, 10개, 19개의 문항으로 이루어져 있으며, ‘삼킴기능’과 ‘삼킴 관련 삶의질’은 Appendix 1에 제시되었다. 이들 중 ‘삼킴기능 자가보고’와 ‘삼킴 관련 삶의질 자가보고’는 자가보고의 형식을 빌어 피검자가 직접 설문지에 답하는 형식을 취한다. ‘삼킴기능’ 범주에 속하는 문항들의 예로는 ‘평소에 입이 건조하거나 목이 마르다’, ‘음식을 씹으면서 흘린다’, ‘음식을 씹기가 힘들다’ 등이다. ‘삼킴 관련 삶의질’ 범주에 속하는 문항들은 세부 영역으로서 1문항의 ‘삼킴 관련 삶의질-신체(quality-of-life physical, QP)’, 3문항의 ‘삼킴 관련 삶의질-기능(quality-of-life functional, QF)’, 6문항의 ‘삼킴 관련 삶의질-정서(quality-of-life emotional, QE)’로 또 다시 분류된다. ‘삼킴 관련 삶의질-신체’ 문항으로는 ‘삼키는 문제 때문에 체중이 줄었다’이고, ‘삼킴 관련 삶의질-기능’ 문항의 예는 ‘삼키는 문제 때문에 식사시간이 오래 걸린다’이며, ‘삼킴 관련 삶의질-정서’의 문항의 예는 ‘삼키는 문제 때문에 우울하다’이다. SMAP은 5점 척도—0 = 전혀 그렇지 않다, 1=거의 그렇지 않다(조금 그렇다), 2=가끔 그렇다(그렇다), 3 =자주 그렇다(많이 그렇다), 4 = 항상 그렇다(아주 많이 그렇다)—로 구성되어 있으며, 최고점은 112점으로 계산된다(임상평가 제외).
한편, DHI는 2012년도에 Silbergleit 등에 의해 처음 개발된 도구이다(Silbergleit, Schultz, Jacobson, Beardsley, & Johnson, 2012). 총 25문항이며, 신체적(physical) 영역 9문항, 기능적(functional) 영역 9문항, 정서적(emotional) 영역 7문항으로 구성된다. 본 연구에서는 한국어 번안본인 삼킴장애지수(Korean-Dysphagia Handicap Index, K-DHI; Kim, Choi, Lee, & Choi, 2014)가 적용되었다(Appendix 2). K-DHI의 각 설문 문항은 3점 척도(0 = 결코 그렇지 않다, 2=때때로 그렇다, 4 = 항상 그렇다)로 측정되며, 총 점수 범위는 0-100점이다. 원점수가 높을수록 삼킴장애가 심한 것을 의미한다. 이러한 연구 배경을 바탕으로, 본 연구의 목적은 이들 두 평가도구, SMAP 과 K-DHI 간의 상관관계를 살펴봄으로써 SMAP의 공인타당도를 검증하는 것이다. SMAP의 활용을 통해 노년층 스스로가 어떻게 삼킴기능과 삼킴 관련 삶의질을 조망하는지 확인하고, 노화 및 질병에 따른 삼킴 문제들을 사전에 예방하는 방법을 모색하는 데 도움이 되고자 하였다.
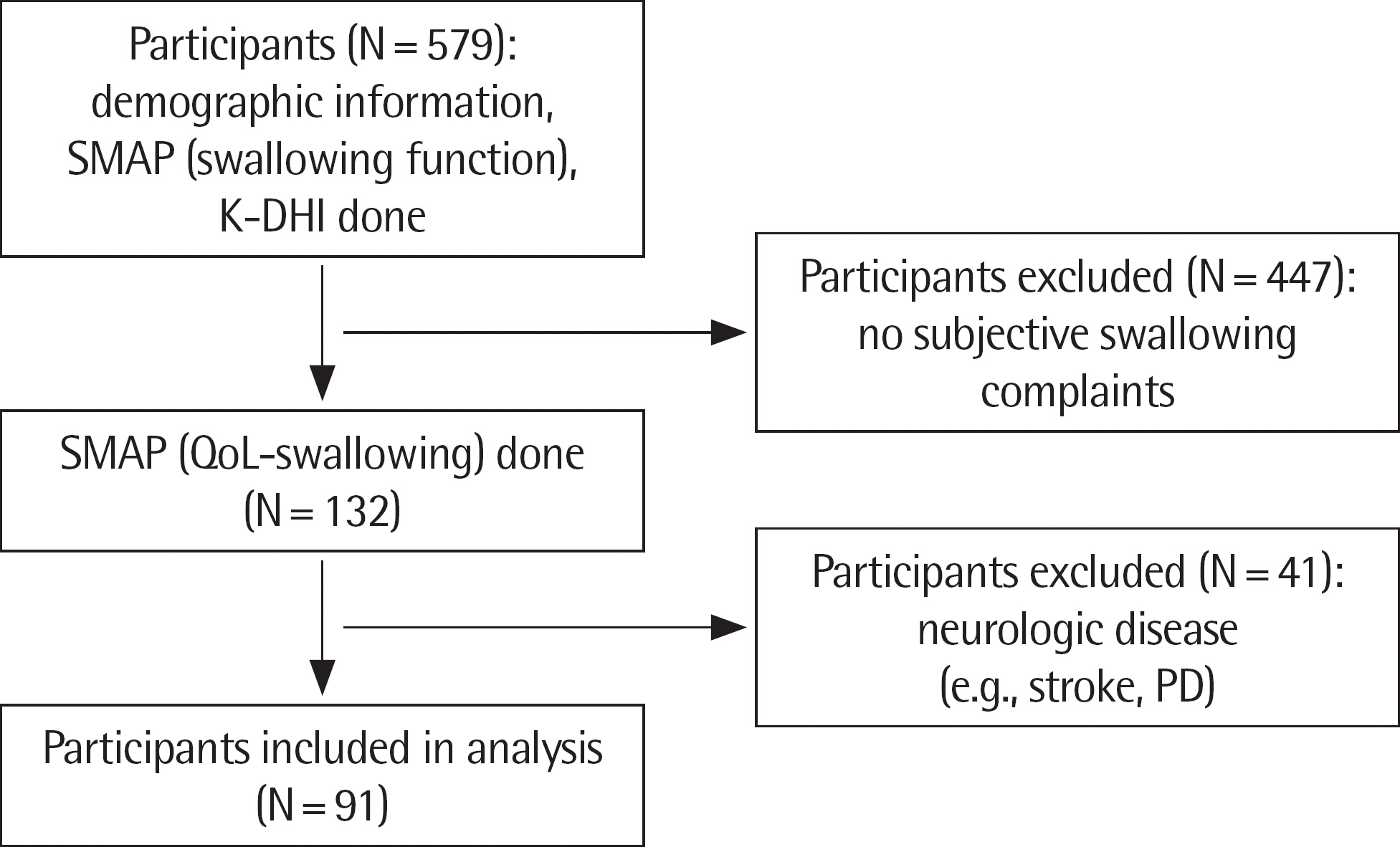
연구방법연구대상이 연구는 노년층 삼킴평가 주제의 정부과제의 일환으로서 2018년 12월부터 2019년 2월까지 총 3개월 동안 서울-경기, 강원, 충청, 전라, 경상 지역의 총 16곳의 노인복지관 및 지역 경로당을 방문하여 이루어졌다. Figure 1에서 제시된 바와 같이, 총 579명을 대상으로 SMAP과 K-DHI를 진행하였으며, SMAP 평가 중 주관적 삼킴 문제를 보고한 사람들(579명 중 22.8%, 132명)에 한하여 삶의질-삼킴 11문항을 계속 실시하였다. 그리고 뇌졸중, 파킨슨병 등 삼킴장애를 유발하는 것으로 알려진 신경학적 질환자 41명(132명 중 31.1%)을 제외한 후, 최종적으로는 총 91명(남 20명, 여 71명; 평균연령, 78.0±6.47세; 범위 65-91세)의 자료를 확보하였다. 이들 모두에게 한국판 간이정신상태검사(Korean-Mini Mental State Examination, K-MMSE)와 노인우울척도(Geriatric Depression Scale, GDS)를 실시하였으며, K-MMSE 점수의 평균 및 표준편차는 25.92±3.50점(범위 14-30점), GDS 점수의 평균 및 표준편차는 6.16±4.09점(범위 0-15점)으로 나타났다. 이들 교육년수의 평균 및 표준편차는 8.24±4.87년(범위 0-16년)이었다(Table 1).
Figure 1.Flowchart of participant inclusion and exclusion to the study. SMAP=Swallowing Monitoring & Assessment Protocol; K-DHI=Korean-Dys-phagia Handicap Index; QoL=quality of life; PD=Parkinson's disease. 
절차이 연구는 생명윤리심의위원회(No. PIRB-2018- E109)의 승인을 거쳤으며 모든 대상자들에게 연구 내용을 구두로 설명한 후 서면 동의를 받아 진행되었다. 검사자와 대상자 간 일대일 면담을 통하여 기본정보를 수집하였으며, 대상자의 기본 정보 및 SMAP은 태블릿 PC (Samsung Galaxy Tap A6 10.1, SM-P580)상의 모바일 애플리케이션(Figure 2)을 통하여 기록 및 저장하였다. 저작권에 저촉되는 사유로 인하여 태블릿상에 구현하지 못한 K-DHI는 별도의 지필검사지를 사용하였다.
Figure 2.Examples of application screen of the Swallowing Monitoring & Assessment Protocol: (A) title screen and (B) questionnaire screen. 
각 대상자들에게 K-MMSE, 병력 등 신상 정보를 알아보았으며, 삼킴 평가도구로는 SMAP의 경우에 삼킴기능에 대한 18문항, 그리고 삶의질-삼킴에 대한 11문항(이 가운데 마지막 1문항은 분석에서 제외됨), 그리고 K-DHI는 총 25문항을 실시하였다. 각 대상자의 신상정보 확인과 두 평가도구를 수행하는 데 걸린 총 소요시간은 일인당 대략 40분 내외였다.
자료는 태블릿 PC에서 db파일을 추출하여 얻었으며, 이를 DB Browser for SQLite 프로그램을 이용하여 csv 파일로 변환한 뒤, 엑셀파일로 저장하였다. 지필검사 자료는 엑셀 파일에 대상자 정보를 매칭하여 개별적으로 입력하여 코딩하였다.
SMAP과 K-DHI의 총점은 각 문항의 척도를 숫자로 변환(SMAP0 = 전혀 그렇지 않다, 1=거의 그렇지 않다[조금 그렇다], 2=가끔 그렇다[그렇다], 3 =자주 그렇다[많이 그렇다], 4 = 항상 그렇다[아주 많이 그렇다]; K-DHI 0 = 결코 그렇지 않다, 2=때때로 그렇다, 4 = 항상 그렇다)하여 합산하였다. 또한, 각 문항들의 응답빈도는 ‘전혀(결코) 그렇지 않다’를 응답한 응답자의 수를 세어 ‘문제가 없음’으로 간주하였으며, 그 외 응답(예: 가끔 그렇다, 항상 그렇다 등)을 한 응답자의 수를 합하여 ‘문제가 있음’으로 간주하여 산출하였다.
연구결과SMAP의 주관적 평가 기능 항목과 삶의질-삼킴 문항들의 총점 평균 및 표준편차는 19.89±18.51점(범위 0-83점)으로 나타났으며, K-DHI의 총점 평균 및 표준편차는 17.08±18.90점(범위 0-90점)으로 나타났다(Table 2).
Table 2.Results of the SMAP and the K-DHI scores (N = 91)
K-DHI의 하위범주는 신체적 영역, 기능적 영역, 정서적 영역으로 세분화된다. 반면에 SMAP은 기능적 영역과 삶의질(기능/정서/신체) 영역으로 나뉜다. 두 평가도구를 영역별로 나누지 않고 통합적으로 살펴보면 상관계수는 r =.825 (p < .001)이다(Table 3). Figure 3은 두 평가도구의 총점에 바탕을 두어 상관분석을 시행한 산점도이다.
Figure 3.Scatter plot of the SMAP and the K-DHI scores. SMAP=Swallowing Monitoring & Assessment Protocol; K-DHI=Korean-Dys-phagia Handicap Index. 
Table 3.Pearson correlation coefficient between the SMAP and the K-DHI
Table 4에서는 SMAP (총 28개 문항)과 K-DHI (총 25개 문항) 평가도구의 문항들 중 유사한 내용을 다룬 것으로 판단되는 13개 문항들에 대해 대상자들이 ‘문제’가 있다고 호소한 빈도 순위를 제시하였다. 이들 13개 문항을 SMAP측면에서 살펴보면, 기능 문항이 총 5개, ‘삼킴 문제’ 때문에 ‘삶의질’에 영향을 받는다는 문항으로서 삶의질-기능 2개, 삶의질-정서 5개, 삶의질-신체 1개이었다. 내용을 살펴보면, ‘입이 건조하다’의 문항이 두 평가도구 모두에서 1위를 차지하였다. 이와 유사하게 액체에 대해 ‘사레’에 걸리거나 ‘기침’을 하는 것도 각각 3위(SMAP)와 2위(K-DHI)를 나타냈다. ‘식사시간’과 관련된 문항들 역시 각각 5위(SMAP)와 3위(K-DHI)를 차지하면서 빈번한 문제임이 확인되었다. 한편, ‘알약’ 섭취에 관련하여 ‘넘기기가 힘들다’는 상황(SMAP 10위)은 ‘숨이 막힌다’는 현상(K-DHI 20위)보다 더 빈번하게 관찰되었다. 또한, 먹는 것에 대한 ‘즐거움’과 관련된 문항에서는 예전만큼 먹는 것을 즐기지 않는다는 상황(K-DHI 5위)은 반드시 ‘삼키는 문제(SMAP 15위)’에 기인하지는 않았다. 삼키는 문제 때문에 ‘속상하거나(SMAP 19위)’ ‘먹는 것을 피하는(K-DHI 12위)’ 현상은 중간 정도의 빈도순위를 나타내었다. 삼키는 문제로 인한 ‘체중 감소’는 각각 20위와 23위로서 그다지 문제로서 인식되지 않았다. 이들 13개 문항들 간의 상관관계를 알아보기 위한 스피어만 상관계수는 r =.655 (p < .05)로 상관성이 높은 편이었다. 노인들이 두 평가도구에서 문항별로 문제가 있다고 보고하는 순으로 나열한 표는 각각 Appendixes 1과 2에 제시하였다.
Table 4.Rank order of selected 13 items of the SMAP and the K-DHI with similar contents 논의 및 결론자가보고 방식을 활용한 삼킴에 대한 주관적 평가는 문제 여부를 적절하고 효율적으로 선별해내어 기기적 평가가 추가적으로 필요한지를 결정할 수 있도록 해준다(Keage, Delatycki, Corben, & Vogel, 2015). 기존의 자가보고 방식의 삼킴 평가도구들은 세계보건기구(World Health Organization)의 세계기능장애건강분류(International Classification of Functioning, Disability and Health)에 근거하여 삼킴과 관련된 구조 및 기능뿐만 아니라 삶의질에 대한 인식도 중요시한다(Threats, 2007). 본 연구에서는 노년층의 삼킴 문제를 평가하고 선별하고자 하는 목적으로 개발된 SMAP (Kim et al., 2018)의 공인타당도를 검증하면서, 일반 노년층의 삼킴기능과 삼킴 문제에 따른 삶의질에 대해 살펴보았다. 이를 위하여 SMAP 문항들이 K-DHI 문항들과 어느 정도 상관성을 지니는지를 확인한 결과, 강한 양의 상관관계를 보였다. 이들 중 특히 두 도구 간의 문항 내용이 유사한 13개 문항들을 살펴보았을 때에 순위의 일관성이 높은 것으로 확인되었다. SMAP을 기준으로 기능 문항이 총 6개 문항, ‘삼킴 문제’ 때문에 ‘삶의질’에 영향을 받는다는 문항으로서 삶의질-기능 1개 문항, 삶의질-정서 6개 문항들이 유사성을 나타내었다.
SMAP과 K-DHI 평가결과에서 가장 높은 빈도를 보인 문항은 두 평가도구 공히 ‘입이 건조하다’라는 문항이었으며, 한 선행연구(Kim & Kim, 2019)와 동일한 결과가 도출되었다. 침(saliva)은 구강조직을 보호하고 구강점막을 촉촉하게 하며 음식덩이를 형성하는 데 중요한 역할을 한다(McMillan, 2013). 침 분비의 부족으로 입안이 마르게 되면 결국 음식을 삼키는 데 어려움을 보이게 되는데, 65세 이상 인구 중 대략 30%가 입안이 마름을 종종 호소한다(Turner, Jahangiri, & Ship, 2008). 이는 노화 과정 중 구강건조 증세는 흔히 동반될 수 있으며 노화로 인한 구강건조 문제가 삼킴기능의 저하를 유발할 수 있음을 의미한다. Brochier, Hugo, Rech, Baumgar-ten과 Hilgert (2018)는 구강건조 관련 11개 문항에 5점 척도로 응답하게 하는 XI (Xerostomia Inventory)를 브라질 거주 60세 이상 노인 115명에게 적용하였다. 참여자에게 XI 평가도구에 응답하도록 하고 삼킴장애 전문 언어치료사가 참여자를 대상으로 삼킴평가를 실시한 후 이를 비교한 결과, XI 점수가 높을수록, 즉 구강건조 증세가 심할수록 삼킴장애 발생빈도가 더 높게 나타났다. 이와 같이 삼킴 문제와 입안의 건조는 밀접한 관계가 있다. 그런데 ‘구강건조증’이 유발되는 원인 중 하나는 노인들이 다제복용(polyphar-macy)한다는 점을 들 수 있다(Nam, Kim, & Kho, 2018). 이에 따라 여러 종류의 많은 약을 복용하는 일반노인들뿐만 아니라 신경계 질환 환자들에게도 ‘구강건조증’이 흔히 관찰된다.
한편, SMAP과 K-DHI에서 각각 3위와 2위로 어려움을 호소한 문항으로서 ‘사레’에 걸리거나 ‘기침’을 하는 현상은 많은 노인들에게서 빈번하게 관찰되었다. 그런데, 본 연구에서는 대상자들이 호소하는 현상의 빈도를 분석할 때에 ‘그렇다’ 혹은 ‘그렇지 않다’라는 이분법을 적용하였으므로 그 문제 정도가 경미한지 혹은 심한지 여부를 감안하지 않았다. 비록 ‘사레’나 ‘기침’이 일반노인에게도 관찰되지만 그 정도나 횟수가 빈번한 경우에 신경학적 질환을 의심해야 할 것이다(Suntrup-Krueger et al., 2017). 실질적으로 선행연구들에서는 ‘사레’ 또는 ‘기침’ 등을 아우르는 ‘흡인’현상이 뇌졸중 환자의 26.5% (무증상 흡인 12.2% 포함)에서부터 많게는 60%까지 관찰되었다(Falsetti et al., 2009; Ickenstein et al., 2012). 한편, 문항자체로는 K-DHI 문항인 ‘나는 삼킨 후에 음식물을 토할 정도로 기침을 한다’에서 역시 빈번하게 문제를 호소하면 이 역시 일반적인 노화 현상으로 인한 ‘노인성 삼킴(presbyphagia)’으로 받아들일 수 없다. 이처럼 노년층에서 연령이 증가할수록 관찰되는 노인성삼킴은 ‘연령’만을 주요 요인으로 삼는다는 것을 전제 조건으로 해야 한다. 즉, 대상자들 중에 질환 병력이 없는 ‘일반’노인들에게서 특정하게 문제를 보이거나, 혹은 대조적으로 문제를 거의 보이지 않는 문항들이 무엇인지를 면밀히 살펴서 삼킴 ‘장애’가 아닌 삼킴 ‘어려움/문제’로서 선별해내야 한다.
그런데 삼킴기능을 확인하는 또 다른 문항으로서 두 평가도구 공통적으로 ‘알약’을 삼키기가 힘들다고 보고하였다. 문항 표현에 있어서 SMAP의 경우에는 ‘삼키기가 어렵다(hard to swallow)’로, K-DHI의 경우에는 ‘숨이 막힐 것 같다’로 조사되었다. 음식으로 인하여 ‘숨이 막히는(choking)’ 문제를 보고하는 경우에 구강단계의 문제인지 혹은 인후두단계의 문제, 또는 두 단계 모두의 문제인지를 확인하는 것이 바람직하며, 그 문제에 대한 적절한 대처 방안을 모색하는 것이 중요하다(Ortega, Martín, & Clavé, 2017). ‘알약’의 경우에는 특정 크기 이상이거나 너무 작은 크기인 경우에는 넘기기가 어렵고, 숨이 막히게 되며(Schiele, Schneider, Quinzler, Reich, & Haefeli, 2014), 질환 치료제로 쓰이는 약복용을 꺼리게 되는 상황에 이르게 되어 적절한 치료가 힘들다(Fields, Go, & Schulze, 2015).
식사시간이 오래 걸리거나 식사량이 줄어들었다는 보고 역시 두 평가도구에서 공통적으로 빈번하게 관찰되었는데, 이 문항은 삼킴 문제에만 국한된다기보다는 치아 결손 등으로 인한 ‘씹기 문제’에 해당할 수도 있다. 실제로, 지역사회 거주 일반 노년층의 51.2%에서 씹기 문제를 호소하였는데 이들의 씹기 문제는 결손치 유무나 의치(틀니) 사용 유무에 따라 각기 다른 비율을 보고하였다(Kim & Kim, 2019). 실제로 노인의 섭식 활동은 삼킴 문제뿐만 아니라 틀니 사용과 같은 구강건강 문제와도 관련이 되어 다양한 문제를 야기하므로(Marshall, Warren, Hand, Xie, & Stumbo, 2002; Ritchie, Joshipura, Silliman, Miller, & Douglas, 2000) 해당 정보를 활용하여 삼킴 문제의 유무를 파악하는 데에는 해석에 주의를 기울여야 한다. 한편, 삼키는 문제로 인한 ‘체중 감소’는 각각 20위와 23위로서 그다지 큰 문제로 인식되지 않았고, 만일 여러 가지 이유로 음식섭취 등이 어려워 체중 감소를 호소하는 경우에는 삼킴장애에 기인한 것으로도 간주될 수 있기 때문에(Nozaki, Saito, Matsumura, Miyai, & Kang, 1999; Ottosson et al., 2014) 이에 대한 원인을 파악하는 것이 중요하다. 왜냐하면 노년층에서 체중 감소는 사망률을 증가시킬 수 있는 위험성이 있기 때문이다(Wannamethee, Shaper, & Lennon, 2005).
본 연구에서는 위와 같이 노인들이 기능적인 삼킴 어려움을 보이는 경우에 이러한 삼키는 문제로 인하여 ‘속상하거나’, ‘화가 나고’ 심지어는 ‘우울해하는’ 등 삼킴 문제를 정서적으로(emotionally) 받아들이기 힘들다고 보고하였다. 이에 따라 ‘더 이상 먹는 것을 즐기지 않는다’고 호소하기도 하였다. 이러한 정서적인 문제는 비록 본 연구에서 빈번히 보고하지는 않으나 두 평가도구에서 공통적으로 ‘외식하기를 꺼려하면서’ 노인 스스로 사회활동의 범위를 축소하기도 하였다. 이처럼 삼킴기능 문제로 인하여 노인의 삶의질이 저하된다는 것은 널리 알려져 있는 사실이다(Timmerman, Speyer, Heijnen, & Klijn-Zwijnenberg, 2014). 그런데 삶의질에 대한 연구에서 대상자들은 정서 관련 문제(emotional issue)들을 기술하고 보고하는 데 있어서 어려움을 보이기도 하므로 정서 관련 하위 항목 평가에서 다른 항목에 비해 낮은 점수(value)를 나타내기도 한다(Chen et al., 2001). 그뿐만 아니라, 특정 문화에 따라 ‘우울증(Juhasz, Eszlari, Pap, & Gonda, 2012)’ 등에 대한 정서 보고의 성향이 다르기도 하므로 결과 해석 시에 그 점을 감안하는 것이 중요하다.
한편, SMAP이나 K-DHI 중에는 다양하게 해석될 여지가 있는 문항도 있다. 예를 들어, SMAP 중 ‘마른 음식(예, 건빵, 크래커)을 먹기가 힘들다’는 문항의 경우 ‘마른 음식’은 건빵, 크래커뿐 아니라 마른 오징어 등의 건어물이나 멸치볶음 등의 마른 반찬을 생각할 수도 있다. 크래커를 씹고 삼키는 것보다는 마른 오징어를 씹고 삼키는 것이 훨씬 더 어려우므로 이것이 응답에 영향을 미칠 수도 있다. K-DHI 중의 ‘나는 더 먹기 쉽도록 삼키는 방법을 바꾸었다’에서 ‘더 먹기 쉽도록’은 ‘더 많이 먹을 수 있도록’으로 해석될 수도 있고 ‘더 쉽게 먹을 수 있도록’으로 해석될 수도 있다. 또한 ‘삼키는 방법을 바꾸었다’는 표현은 삼킴장애에 대한 사전지식이 부족한 노인들은 이해하기 어려운 표현일 수도 있다. Papadakos, Charow, Papadakos, Moody와 Giuliani (2019)는 암 환자를 대상으로 실시하는 환자보고식 평가도구의 가독성(readability)에 대해 연구하였다. 쉬운 언어(plain-language)로 분류되려면 가독성 평가도구를 이용한 분석 결과 6등급 이하 등급을 얻어야 하는데 분석대상이 된 45개의 평가도구 중 33개 도구가 6등급보다 높은 등급을 보여 가독성이 떨어진다고 보고하였다. 이는 환자보고식 평가도구를 제작하고 활용하고자 할 때 가독성의 검증 또한 필요함을 보여주는 결과이다. 본 평가도구도 추후에 노인들의 응답에 대한 질적 분석과 가독성 평가를 통해 노인들이 보다 더 쉽게 이해하고 응답할 수 있도록 해야 할 것이다.
결론적으로, 노인들의 삼킴기능은 구조의 손상에 따른 장애의 측면뿐만 아니라 노화에 따른 다양한 기능적 영역의 변화와, 그에 따른 정서적 영역을 살펴보아야 하며, 이에, SMAP은 노인들의 삼킴기능을 살펴보는 데 타당하고도 유용한 도구라고 할 수 있다. 향후에는 일반노인들 내에서 연령군을 다양화하여 각 문항내 평정척도에 따른 대상자들의 삼킴 문제를 연령대별로 구체화하는 후속연구를 제안한다.
REFERENCESBhattacharyya, N. (2014). The prevalence of dysphagia among adults in the United States. Otolaryngology-Head and Neck Surgery. 151(5):765–769.
Brochier, CW., Hugo, FN., Rech, RS., Baumgarten, A., & Hilgert, JB. (2018). Influence of dental factors on oropharyngeal dysphagia among recipients of long‐term care. Gerodontology. 35(4):333–338.
Chen, AY., Frankowski, R., Bishop-Leone, J., Hebert, T., Leyk, S., Lewin, J., & Goepfert, H. (2001). The development and validation of a dysphagia-specific quality-of-life questionnaire for patients with head and neck cancer: the MD Anderson Dysphagia Inventory. Archives of Otolaryngology– Head & Neck Surgery. 127(7):870–876.
Chen, PH., Golub, JS., Hapner, ER., & Johns, MM. (2009). Prevalence of perceived dysphagia and quality-of-life impairment in a geriatric population. Dysphagia. 24(1):1–6.
Falsetti, P., Acciai, C., Palilla, R., Bosi, M., Carpinteri, F., Zingarelli, A., & Lenzi, L. (2009). Oropharyngeal dysphagia after stroke: incidence, diagnosis, and clinical predictors in patients admitted to a neurorehabilitation unit. Journal of Stroke and Cerebrovascular Diseases. 18(5):329–335.
Fields, J., Go, JT., & Schulze, KS. (2015). Pill properties that cause dysphagia and treatment failure. Current Therapeutic Research. 77, 79–82.
Horiguchi, S., & Suzuki, Y. (2011). Screening tests in evaluating swallowing function. JMA Journal. 54(1):31–34.
Ickenstein, GW., Höhlig, C., Prosiegel, M., Koch, H., Dziewas, R., Bodechtel, U., & Riecker, A. (2012). Prediction of outcome in neurogenic oropharyngeal dysphagia within 72 hours of acute stroke. Journal of Stroke and Cerebrovascular Diseases. 21(7):569–576.
Juhasz, G., Eszlari, N., Pap, D., & Gonda, X. (2012). Cultural differences in the development and characteristics of depression. Neuropsychopharma-cologia Hungarica. 14(4):259–265.
Jung, SW., & Kim, JW. (2018). The verification of Korean version Swallowing Disturbance Questionnaire (K-SDQ). Journal of Rehabilitation Research. 22(4):43–58.
Keage, M., Delatycki, M., Corben, L., & Vogel, A. (2015). A systematic review of self-reported swallowing assessments in progressive neurological disorders. Dysphagia. 30(1):27–46.
Kim, GH., Choi, SH., Lee, KJ., & Choi, CH. (2014). Dysphagia Handicap Index and swallowing characteristics based on laryngeal functions in Korean elderly. Phonetics and Speech Sciences. 6(3):3–12.
Kim, GY., & Kim, H. (2019). Chewing and swallowing problems and related factors in healthy community-dwelling older adults. Journal of the Korean Data Analysis Society. 21(1):423–436.
Kim, H., Kim, GY., & Lee, HJ. (2018). Content validity of the swallowing monitoring and assessment protocol for the elderly. Communication Sciences & Disorders. 23(4):1042–1054.
Lieu, PK., Chong, MS., & Seshadari, R. (2001). The impact of swallowing disorders in the elderly. Annals-Academy of Medicine Singapore. 30(2):148–154.
Marshall, TA., Warren, JJ., Hand, JS., Xie, XJ., & Stumbo, PJ. (2002). Oral health, nutrient intake and dietary quality in the very old. The Journal of the American Dental Association. 133(10):1369–1379.
McFarlane, M., Miles, A., Atwal, P., & Parmar, P. (2014). Interdisciplinary management of dysphagia following stroke. British Journal of Neuroscience Nursing. 10(1):13–20.
McMillan, R. (2013). Dry mouth: a review of this common oral problem. Dental Nursing. 9(11):638–644.
Nam, Y., Kim, NH., & Kho, HS. (2018). Geriatric oral and maxillofacial dysfunctions in the context of geriatric syndrome. Oral Diseases. 24(3):317–324.
Nozaki, S., Saito, T., Matsumura, T., Miyai, I., & Kang, J. (1999). Relationship between weight loss and dysphagia in patients with Parkinson's disease. Rinsho Shinkeigaku (Clinical Neurology). 39(10):1010–1014.
Ortega, O., Martín, A., & Clavé, P. (2017). Diagnosis and management of oropharyngeal dysphagia among older persons, state of the art. Journal of the American Medical Directors Association. 18(7):576–582.
Ottosson, S., Lindblom, U., Wahlberg, P., Nilsson, P., Kjellén, E., Zackrisson, B., & Laurell, G. (2014). Weight loss and body mass index in relation to aspiration in patients treated for head and neck cancer: a long-term followup. Supportive Care in Cancer. 22(9):2361–2369.
Papadakos, JK., Charow, RC., Papadakos, CJ., Moody, LJ., & Giuliani, ME. (2019). Evaluating cancer patient‐reported outcome measures: readability and implications for clinical use. Cancer. Advanced online publicationhttps://doi.org/10.1002/cncr.31928.
Ritchie, CS., Joshipura, K., Silliman, RA., Miller, B., & Douglas, CW. (2000). Oral health problems and significant weight loss among community-dwelling older adults. The Journals of Gerontology Series A: Biological Sciences and Medical Sciences. 55(7):M366–M371.
Schiele, JT., Schneider, H., Quinzler, R., Reich, G., & Haefeli, WE. (2014). Two techniques to make swallowing pills easier. The Annals of Family Medicine. 12(6):550–552.
Silbergleit, AK., Schultz, L., Jacobson, BH., Beardsley, T., & Johnson, AF. (2012). The Dysphagia Handicap Index: development and validation. Dysphagia. 27(1):46–52.
Sung, TJ. (2002). Validity and reliability. Seoul: Hakjisa.
Suntrup‐Krueger, S., Kemmling, A., Warnecke, T., Hamacher, C., Oelenberg, S., Niederstadt, T., & Dziewas, R. (2017). The impact of lesion location on dysphagia incidence, pattern and complications in acute stroke. Part 2: Oropharyngeal residue, swallow and cough response, and pneumonia. European Journal of Neurology. 24(6):867–874.
Threats, TT. (2007). Use of the ICF in dysphagia management. Seminars in Speech and Language. 28(4):323–333.
Timmerman, AA., Speyer, R., Heijnen, BJ., & Klijn-Zwijnenberg, IR. (2014). Psychometric characteristics of health-related quality-of-life questionnaires in oropharyngeal dysphagia. Dysphagia. 29(2):183–198.
AppendicesAppendix 1.Rank order of individual items of the SMAP based on responses with swallowing problemsAppendix 2.Rank order of individual items of the K-DHI based on responses with swallowing problems |
|
|||||||||||||||||||||||||||||||||||||||||||||||||||